Un studiu recent arată că un procent îngrijorător de mare de români au nostalgia perioadei comuniste. Inclusiv tineri care nu au trăit în acele vremuri. Sunt multe analize care au încercat să demonteze cu date această iluzie, mai ales în ce privește economia. Eu însă mă întreb de ceva vreme ce anume ar considera unii că era mai bine în privința sănătății. Așa că am căutat date solide încercând să conturez o imagine de ansamblu. Atunci versus acum.
Există vreun sâmbure de adevăr? E drept să desființăm pur și simplu orice comparație? Rezultatele au fost surprinzătoare chiar și pentru mine.
Acesta e primul dintr-o serie de articole despre nostalgia comunistă referitoare la sănătate. În acest prim capitol vorbesc despre câțiva indicatori de sănătate publică, însă lucruri precum alimentația, decretul anti-avort sau poluarea sunt la fel de importante și le voi aborda în articole viitoare.
Înainte de ‘89 era mai…
Auzim tot mai des remarci care idealizează un trecut în care se trăia mai sănătos. Se spune că mâncam natural, aerul era mai curat, nu existau stres sau fast-food, și, în consecință eram mai sănătoși și mai fericiți. De obicei, astfel de judecăți se bazează pe memorie afectivă, pe povești auzite din familie sau frânturi de informații, fără date concrete.
Desigur, acest „înainte” poate însemna pentru fiecare lucruri diferite: înainte de a fi bolnav, de a pleca la muncă în străinătate sau înainte de anumite schimbări în viață. Adevărul e că, în conversații, nu știm niciodată ce perioadă exactă desemnează interlocutorul: în copilăria sa, acum un secol, în evul mediu sau pe vremea dacilor și romanilor?
Totuși, în România, „înainte” are o conotație aparte și se referă de cele mai multe ori la perioada comunistă: înainte de Revoluție, înainte de democrație, înainte de economia de piață. Este o perioadă încă vie în sufletele românilor.
Dar ce înseamnă „mai sănătos”? Este o altă evaluare care poate însemna foarte multe lucruri. Sunt sigură că ați întâlnit și voi cel puțin o opinie care să afirme:
„Eram săraci dar sănătoși” de obicei asociat cu „eram săraci dar fericiți”
„Înainte șpaga exista, dar era simbolică. În schimb acum fără mulți bani nu scapi”
„Eram mai sănătoși când nu existau atâtea medicamente și ne tratam naturist. Acum industria farma vrea să ne omoare”
„Acum suntem mai bolnavi, înainte erau mai puține boli cronice precum cele cardiovasculare, cancer, diabet”
„Toate spitalele de azi au fost făcute de Ceaușescu. După ‘89 au închis zeci de spitale și policlinici.”
Certitudinea cu care se folosesc acești termeni contrastează cu lipsa datelor statistice care să susțină afirmațiile. Oamenii nu se referă la date concrete care să ateste starea de sănătate, astfel că pentru fiecare, sănătatea la care face referire poate indica altceva. Poate persoana respectivă era ea însăși mai sănătoasă, poate în mediul în care a trăit aerul era mai curat etc.
Totuși, în toate aceste afirmații se recurge la o idealizare a trecutului. Este un mecanism psihologic bine cunoscut: oamenii tind să rețină mai degrabă momentele pozitive din trecut și să le romantizeze. Comparativ cu prezentul, cu provocările cotidiene, trecutul devine simbolul unei vieți mai simple, chiar dacă realitatea obiectivă era mai dură.
Însă este oare vorba doar de asta?
Punându-mi pălăria de gânditor critic, am vrut să cercetez datele și să văd dacă, într-adevăr, sunt indicatori care să arate că înainte eram mai sănătoși sau că sistemul de sănătate era mai bun. Nu am pornit cu intenția de a demonstra că „înainte era mai rău”, nici că „era mai bine”. Am căutat surse de date oficiale, încercând să înțeleg, cu curiozitate, ce anume era mai bine și ce era mai rău (dacă era) în starea de sănătate și sistemul medical din comunism.
O picătură de subiectivism
Nu cred că divizarea ne face bine, așa că am lansat un sondaj pe canalele de social media pentru a vedea ce își amintesc oamenii sau cum cred ei că era sistemul de sănătate din comunism. Până la urmă, putem să ne uităm la indicatori cât vrem, dacă percepția oamenilor se concentrează pe lucruri aflate în „blind spot”.
Iată câteva dintre ideile care mi-au atras atenția din răspunsurile pe care le-am primit – am încercat să le grupez pe câteva categorii care s-au delimitat clar. (Acestea sunt strict opiniile primite, sintetizate, însă nealterate și nu reflectă concluziile articolului sau opinia mea.)
Calitatea învățământului medical. Există percepția că înainte studiile la medicină erau mai serioase, examenele mai grele, iar medicii mai pregătiți. În timp ce azi oricine poate termina facultatea de medicină.
Atenție și responsabilitate în interacțiunea cu pacienții. Înainte medicul te asculta mai mult, trata cazul fiecăruia cu seriozitate, în timp ce acum medicii sunt grăbiți și expeditivi. Îi poți schimba, desigur, sunt și mai mulți din care să alegi, însă asta cere efort din partea pacientului.
Analize și investigații. Astăzi avem aparatură performantă și acces facil la numeroase analize, spre deosebire de perioada comunistă, când tehnica era limitată. Totuși, persistă percepția că medicii cer prea multe investigații pentru a compensa lipsa de diagnostic profesionist.
Accesul la informație și tehnologie e mai mare acum, însă experiența pacienților continuă să fie frustrantă. Progresul nu s-a tradus în satisfacție a pacientului.
Gestionarea resurselor. Există percepția că resursele nu sunt gestionate eficient, în timp ce înainte sistemul medical era mai echilibrat și mai practic.
Siguranța pacientului. Problema nosocomialelor nu este gestionată eficient. Înainte te simțeai în siguranță când mergeai la spital, acum nu știi dacă mai ieși viu.
Spitale. Există percepția că aproape toate spitalele de azi au fost construite de Ceaușescu, în timp ce guvernanții de după Revoluție n-au mai fost în stare să construiască altele noi.
Haideți să vedem acum și obiectiv ce se întâmplă.
„Înainte”? Când?
Astfel, am delimitat câteva momente-cheie:
1902 – Anul din care avem date consolidate de Institutul național de statistică.
1918-1939 – Unirea Transilvaniei cu România și perioada interbelică. Este perioada de referință la care raportăm schimbările din prima perioadă a comunismului.
1947 – Regimul comunist vine la putere iar sistemul medical începe transformarea către un sistem public centralizat după model sovietic.
1965 – Ceaușescu vine la putere și impune legi care transformă sistemul de sănătate și care au impact asupra sănătății publice dar și asupra societății.
1989 – 1990 – Revoluția din decembrie și căderea comunismului duc la noi transformări radicale ale sistemului de sănătate și la transformări sociale. Începe perioada de tranziție la economia de piață.

Am ales să mă concentrez pe ultimul secol și să compar indicatori similari din perioada pre-comunistă, comunistă și post-comunistă. Totuși, în România, atunci când oamenii spun „înainte”, se referă aproape întotdeauna la perioada de dinainte de Revoluție, în ansamblul ei. 1989 este deci punctul principal de cotitură.
În același timp, în mintea multor oameni, „pe vremea lui Ceaușescu” echivalează cu întreaga perioadă comunistă. Ori, nu e deloc așa. Comunismul a trecut prin mai multe etape, iar sănătatea populației a evoluat diferit de la o etapă la alta – în unele perioade a fost mai bine, în altele mult mult mai rău.
Fără o astfel de definire, nu putem avea o conversație coerentă despre ce înseamnă, de fapt, „înainte”.
Din punct de vedere a ce definim ca însemnând „a fi sănătos”, m-am concentrat pe indicatori măsurabili ai sănătății publice și ai sistemului sanitar.
Acestea fiind zise, dacă v-am făcut curioși, haideți cu mine în această călătorie să vedem ce poveste ne zic cifrele despre cât de sănătoși eram înainte.
Acces la servicii medicale: între comunism și prezent
„Eram săraci dar sănătoși”
„Înainte șpaga exista, dar era simbolică. În schimb acum fără mulți bani nu scapi”
Este adevărat că în perioada comunistă s-a introdus accesul universal, gratuit și egal la servicii de sănătate, după modelul sovietic. Sistemul era finanțat direct din bugetul de stat, fără ca oamenii să fie obligați să aibă calitate de asigurat pentru a beneficia de servicii medicale.
Până atunci, în interbelic, România funcționa după modelul german, bazat pe contributivitate: cei care doreau să aibă acces la servicii medicale trebuiau să fie asigurați și să contribuie la fondul de sănătate – un mecanism similar cu cel de astăzi.
În prezent, sistemul nostru este din nou contributiv: pentru a beneficia de servicii medicale, un cetățean trebuie să aibă calitatea de asigurat și să plătească lunar contribuția la Casa Națională de Asigurări de Sănătate. Totuși, România are astăzi unul dintre cele mai generoase sisteme din Europa, deoarece oferă numeroase servicii și celor neasigurați:
servicii de urgență
pachete de prevenție,
consultații la medicul de familie.
Mai mult, prin Programele Naționale de Sănătate, pacienții diagnosticați cu una dintre cele 13 boli cronice incluse devin automat asigurați, chiar dacă nu contribuie la sistem. Practic, deși este un model contributiv, acoperirea actuală lasă foarte puține persoane cu adevărat în afara sistemului.
Numărul de medici
Numărul de medici a crescut constant în ultimul secol.
În perioada comunistă, în special în primele decenii, statul a investit masiv în infrastructura medicală: spitale, policlinici, dispensare și farmacii. Odată cu această expansiune, a crescut și personalul medical – atât medici, cât și moașe, asistenți, personal auxiliar. Un aspect important a fost reducerea parțială a dezechilibrului rural–urban: prin sistemul de repartiții, medicii erau trimiși acolo unde era nevoie, astfel încât multe zone rurale și orașe mici au ajuns să beneficieze de asistență medicală.

Este deci adevărat că România avea, în comunism, mai mult personal medical decât înainte – atât ca număr absolut, cât și ca densitate raportată la populație. Totuși, în anii ’80 erau de trei ori mai puțini medici la mia de locuitori decât avem astăzi.
Fără a minimaliza importanța tuturor categoriilor de personal medical, trebuie să înțelegem logica deciziilor și a strategiei din perioada comunistă. În primă fază, accentul s-a pus pe extinderea rețelei sanitare la nivel teritorial și pe formarea personalului mediu necesar pentru aceasta — asistente, infirmiere, personal auxiliar. Învățământul superior medical s-a dezvoltat însă mult mai lent, iar ponderea medicilor, raportat atât la totalul angajaților din sistem, cât și la nevoile din teritoriu, a atins un minim în anii ’80: doar 14% din total erau medici.

Desigur, existența dispensarelor comunale și a policlinicilor de cartier, construite în acea perioadă, este adesea evocată ca un aspect pozitiv și astăzi. Aceste unități puteau oferi o asistență minimă, de exemplu chemarea unei ambulanțe care să transporte pacientul la cel mai apropiat spital județean de urgență, multe dintre ele construite, într-adevăr, în anii ’70. Ca principiu, ele reprezentau un serviciu comunitar important.
Totuși, accesul la un medic era mult mai dificil decât astăzi. Pur și simplu nu existau suficienți medici. Percepția că în acea perioadă erau „mai mulți medici” se explică, cel mai probabil, prin vizibilitatea crescută a personalului mediu, prezent în comunități și în contact direct cu populația.
Concurența la admiterea în facultățile de medicină era într-adevăr mare, ceea ce a creat percepția că „nu oricine ajungea la medicină”. Însă acest lucru nu se întâmpla neapărat din motive de valoare profesională ci era mai degrabă consecința unui număr redus de locuri, cauzat de lipsa investițiilor în învățământul medical superior. Cu toate acestea, a rămas în mentalul colectiv ideea că, pentru că era greu de intrat, medicii formați atunci erau automat mai bine pregătiți decât cei de azi.
În prezent, România are cel mai mare număr de medici din întreaga sa istorie, atât ca valoare absolută, cât și ca densitate raportată la populație. În ciuda exodului din anii ’90 și 2000, învățământul medical a continuat să formeze constant personal, iar numărul medicilor a crescut. Desigur, persistă probleme legate de distribuția lor teritorială, de deficitul pe anumite specialități și de calitatea dotărilor. Dar dacă privim strict evoluția numerică, trendul este pozitiv: în 2025 România are mai mulți medici decât oricând.
Investițiile în sănătate
„Eram mai sănătoși când nu existau atâtea medicamente și ne tratam naturist. Acum industria farma vrea să ne omoare”
„Toate spitalele de azi au fost făcute de Ceaușescu. După ‘89 au închis zeci de spitale și policlinici.”
Trebuie menționat că marile investiții în infrastructura medicală din comunism au fost realizate până în 1965. În deceniile următoare, și mai ales spre finalul regimului, cheltuielile pentru sănătate au scăzut dramatic.
În anii ‘70-‘80, România aloca pentru sănătate mai puțin chiar decât la începutul perioadei comuniste. Spre 1989 aceste investiții ajung la un minim istoric, rezultatele reflectându-se în declinul sănătății românilor în anii ‘80.

Rezultatul a fost că rețeaua medicală, deși extinsă teritorial, era cronic subfinanțată. Medicii erau plătiți mai prost decât alte categorii sociale (de pildă, inginerii), spitalele erau slab dotate, iar multe medicamente lipseau, pacienții fiind obligați să și le procure pe cont propriu.
Astfel, în ciuda caracterului declarat „universal al sistemului, nu toți pacienții aveau acces egal. S-a dezvoltat sistemul informal de plăți și atenții (șpăgi): cartușe de țigări, cafea sau alte produse greu de găsit deveniseră monedă de schimb pentru accesul la tratament. Această practică a continuat, într-o formă sau alta, până astăzi. Vedem cu toții cât de greu ne debarasăm de ea.
Trebuie să ținem cont și de faptul că PIB-ul era atunci mult mai mic. Acum, cheltuim mai mult dintr-un PIB mult mai mare. Sigur, rămâne deschisă discuția despre eficiența acestor cheltuieli. Însă, deși suntem încă în urma altor țări europene, investim în sănătate mai mult decât oricând în istoria României.
Ceaușescu, „ctitor de spitale”
O importantă investiție făcută în perioada comunistă este numărul de unități sanitare noi. Există percepția că Ceaușescu a construit mai toate spitalele din ziua de azi, însă acest lucru nu este adevărat.
Ce este adevărat e că, într-adevăr, în timpul comunismului s-a extins rețeaua sanitară, cu accent major pe policlinici și dispensare. Astfel, între 1948-1966, numărul de spitale s-a majorat de 3,97 ori, cel al policlinicilor de 2,55 ori și cel al dispensarelor de 2,76 ori.
Într-adevăr, extinderea rețelei sanitare în teritoriu, mai ales a dispensarelor și policlinicilor în mai toate comunele și orașele, oferind acces la personal medical mediu sau auxiliar care putea măcar să cheme o salvare în situații de urgență (asistente, moașe), poate întări senzația că atunci se construiau spitale, în timp ce acum nu.
În timpul lui Ceaușescu, însă, între 1967-1989, doar numărul dispensarelor a crescut, în timp ce al policlinicilor a rămas constant, iar al spitalelor chiar a scăzut (pe fondul comasării spitalelor existente). Desigur, s-au construit spitale și în epoca Ceaușescu, mare parte din spitalele județene și de urgență de exemplu. Acesta a fost un lucru bun.
Însă Ceaușescu nu a construit atât de multe pe cât se crede și, în niciun caz, nu toate spitalele, nici măcar majoritatea. Ceaușescu a reorganizat în mare parte fondul existent, moștenit de la comuniștii dinaintea lui. Și chiar și ei au beneficiat de un număr consistent de unități sanitare pe care le-au moștenit din interbelic – o epocă în care luase avânt investiția în noi spitale.
Nu este loc aici pentru o analiză completă a tuturor spitalelor din România, însă voi da exemplul Bucureștiului ca referință.

Sursa: Wikipedia și site-urile spitalelor din București
După cum se poate vedea, în București, mai mult de jumătate (58%) din unitățile sanitare au fost construite înainte sau după comunism. După venirea la putere a comuniștilor, aceștia au mai construit cam un sfert din unitățile pe care le avem azi, iar în timpul lui Ceaușescu cu fost construite 10 unități sanitare (18% din ce avem azi).
Multe dintre clădirile în care funcționează astăzi spitalele românești sunt vechi și necesită modernizare, e adevărat. Însă o mare parte au fost ridicate înainte de comunism sau după 1990, deci dezvoltarea sistemului sanitar a fost un proces continuu, influențat de contexte istorice, nu de o singură epocă sau persoană.
Speranța de viață
Un lucru foarte interesant se vede dacă ne uităm la speranța de viață în ultimul secol. În primele decenii ale comunismului, românii au început să trăiască mai mult decât în perioada interbelică. De ce? Pentru că a scăzut mortalitatea, în special cea infantilă și cea provocată de boli infecțioase sau digestive, care înainte făceau ravagii.
În perioada interbelică acestea încă aveau cote uriașe, deși încă de atunci au început să se ia măsuri consistente pentru creșterea rețelei de spitale și a accesului la tratament și pentru sănătatea mamei și a nou-născuților.
Totuși, după 1945, orașele s-au extins, mai mulți oameni au avut acces la apă curentă și canalizare, s-au introdus antibioticele și s-a dezvoltat rețeaua de personal medical. Toate acestea au dus la o îmbunătățire rapidă a sănătății publice.
Problema e că acest trend a ținut doar cam două decenii. Din anii ’70, speranța de viață a început să bată pasul pe loc, iar în anii ’80 chiar a scăzut. Aceasta s-a întâmplat mai ales pe fondul scăderii speranței de viață la bărbați, care, în anii ’80s-a diminuat pentru prima dată după trei decenii. Astfel, după 1965 cresc și decalajele între speranța de viață a femeilor și cea a bărbaților. Vedem de asemenea cum crește rata mortalității generale, a mortalității infantile și scade speranța de viață.

Ce s-a întâmplat?
Sunt trei motive principale, conform experților:
Sistemul medical era tot mai sărac și tot mai deconectat de lumea din afară. Subfinanțarea dramatică și lipsa accesului la echipamente și tratamente moderne au dus la degradarea serviciilor de sănătate.
Regimul Ceaușescu a raționalizat alimentele și a tăiat utilitățile de bază (încălzire, electricitate, apă caldă etc), ceea ce a deteriorat rapid condițiile de trai.
În timp ce infecțiile erau mai bine controlate, au explodat bolile cronice, cancerele, afecțiunile respiratorii și cardiovasculare, față de care medicina comunistă era complet nepregătită. Deși era un trend vizibil și în alte locuri din lume, sistemul comunist subfinanțat și slab dotat nu a reușit să lupte eficient împotriva lor.
Anii de după Revoluție au fost și ei grei, dar odată ce condițiile de viață s-au stabilizat și medicina românească s-a modernizat, speranța de viață a început din nou să crească. Azi, suntem la un maxim istoric, chiar dacă mai avem drum lung de parcurs până să prindem din urmă alte țări europene.
Mortalitatea generală
În 1948, rata era de 15,6 decese la mia de locuitori. Între 1948 și 1965, situația s-a îmbunătățit semnificativ: mortalitatea a scăzut până la 8,6 ‰, în principal pentru că bolile infecțioase, digestive și genito-urinare, care făceau ravagii în interbelic, au început să fie controlate. Era un trend firesc pentru țările industrializate.
Însă, după 1975 tendința s-a inversat, mortalitatea a început să crească din nou, ajungând la 10 ‰ în 1989.
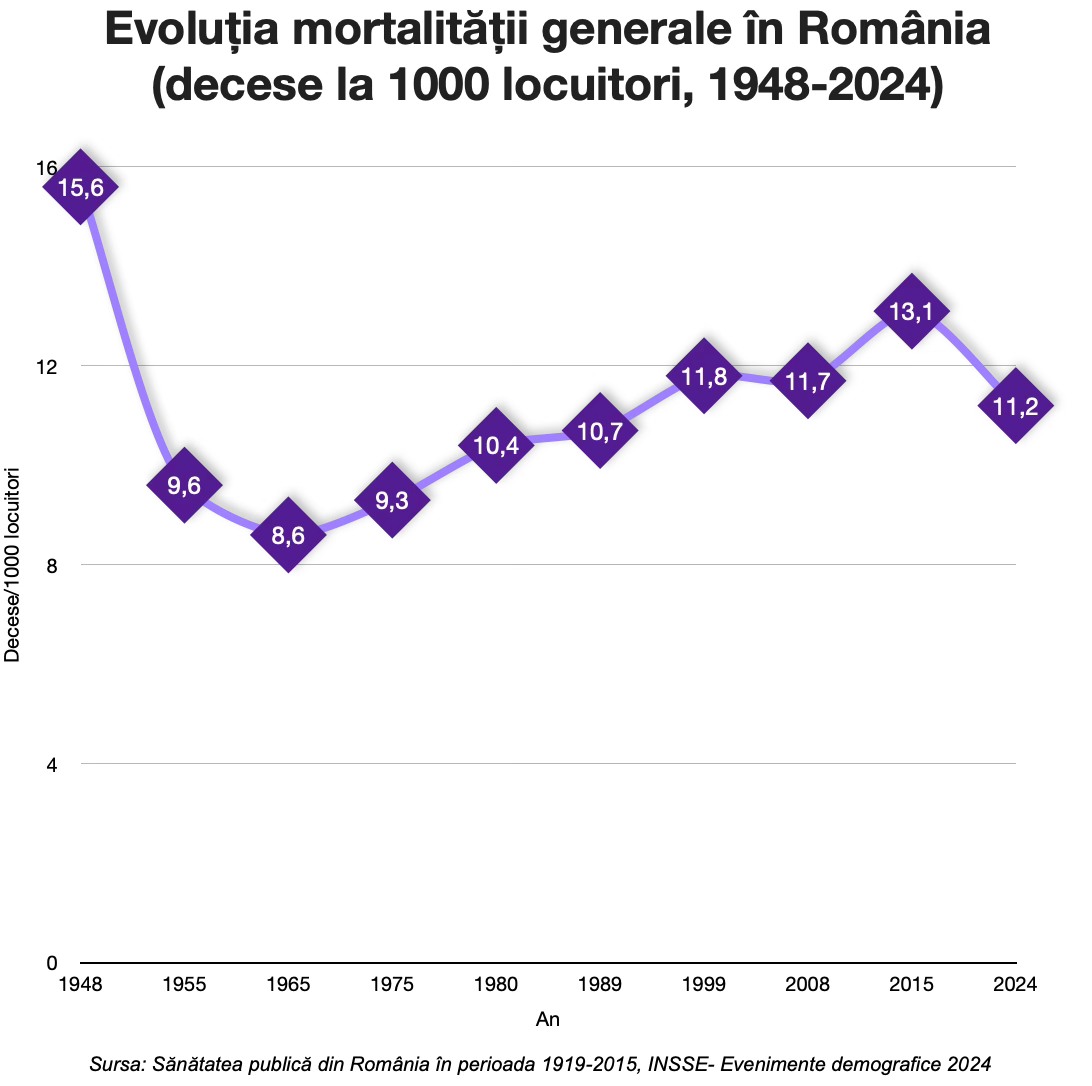
De ce se întâmpla acest lucru? Experții consideră că, pentru că pe măsură ce infecțiile scădeau, alte boli luau locul în topul cauzelor de deces: boli respiratorii, cardiovasculare și cancere. Condițiile de trai din anii ’80 au accentuat această degradare. Restricțiile draconice impuse de regimul comunist au afectat grav calitatea vieții, sănătatea românilor și speranța de viață.
Românilor li s-a impus raționalizarea agentului termic (încălzirea în timpul iernii era limitată la maximum 14 grade!), raționalizarea alimentelor și au fost supuși la poluare extremă. Produse de bază pentru igienă și sănătate precum săpunul, detergentul, medicamentele erau foarte greu de găsit.
Toate acestea au dus la subnutriție, la reapariția „bolilor mizeriei” și, în final, la scăderea speranței de viață, fapt confirmat inclusiv de un raport al administrației prezidențiale de după Revoluție.
Și situația pe județe ne ajută să înțelegem mai bine situație sănătății în comunism. În 1966, mortalitatea reflectă mai ales diferențele de structură demografică și urbanizare.

Vestul, mai industrializat, cu tranziție epidemiologică mai avansată, trecuse deja de faza bolilor infecțioase și avea mortalitate crescută prin boli cardiovasculare. În plus, munca grea în industrie și minerit, accidentele de muncă, expunerea la poluanți contribuiau la creșterea mortalității.
Sud-estul, cu o natalitate mai ridicată, mai tânăr și în plină expansiune, are mortalitate mai mică.
După 1980 mortalitatea crește peste tot din cauza expansiunii bolilor cronice și crizei socio-economice din comunismul târziu.
În prezent ne aflăm pe un trend bun, rata mortalității scade față de deceniile anterioare, de tranziție, chiar dacă mai avem de recuperat față de țările europene. În 2024, mortalitatea a fost de 11‰ iar peste jumătate dintre decese se înregistrează la persoanele peste 75 de ani.
Corelat cu creșterea longevității și îmbătrânirea populației, aceste cifre ne zic o poveste foarte diferită de cea din comunism. Cauzele de deces s-au schimbat radical. Astăzi nu mai murim din cauza bolilor infecțioase, ci a celor cronice, care pot fi prevenite prin stil de viață, educație și acces la servicii medicale de calitate. Avem mai multe instrumente ca oricând pentru a trăi mai mult și mai bine, dacă știm cum să le folosim.
Mortalitatea infantilă
La începutul secolului trecut, România avea o mortalitate infantilă uriașă, dar în concordanță cu nivelul epocii – 197‰. Stătea astfel chiar mai bine decât țări ca Austria, Germania sau Spania. Problema e că, în timp ce alte state au progresat rapid în anii ‘60-‘90, la noi reducerea mortalității infantile s-a întâmplat mult mai încet decât ar fi fost posibil.
În anii ‘80, în aproape toate ţările vest europene mortalitatea infantilă scade de 20 de ori (!!) ajungând sub nivelul de 10‰.
România nu doar că a rămas în urma altor state occidentale, dar chiar în urma multor state din blocul comunist. Fosta RDG, Ungaria, Polonia, Cehoslovacia, Bulgaria ajung sub nivelul de 20‰ până la finalul anilor ‘80.
În schimb, la Revoluție, România avea una dintre cele mai mari rate ale mortalității infantile din Europa, de 27‰.

Ce s-a întâmplat la noi?
În România, mortalitatea infantilă a scăzut constant de-a lungul secolului trecut. În anii ‘20 a început extinderea unităților sanitare legate de maternitate și acordarea asistenței la naștere și în primele luni de viață ale copiilor nou-născuți.
Între 1948-1966, comuniștii au continuat combaterea bolilor infecțioase și asistenței medicale la naștere. În această perioadă, ponderea nașterilor asistate în unități medicale a crescut impresionant de la 6% la 84%, datorită creșterii numărului maternităților și a prioritizării asistenței medicale pentru mame. În 1989, pe fondul politicilor pronataliste, 99% din nașteri erau asistate medical.
Totuși, nu doar că România rămânea mult în urma altor state la mortalitatea infantilă, dar, după 1970, trendul se schimbă. În anii ’80, mortalitatea infantilă nu mai scade, dimpotrivă, începe să crească din nou. O anomalie în Europa acelei perioade.
Specialiștii explică această evoluție prin efectele politicilor din ultimul deceniu comunist:
„Tendinţa negativă a ratei mortalităţii infantile din acea perioadă în România a fost singulară în Europa. Cauza acestei evoluţii negative se află în politicile economice, sociale, populaţionale, sanitare etc., din ultima perioadă a regimului comunist, care au afectat extrem de negativ şi pe termen lung calitatea vieţii oamenilor, în toate componentele sale – Arată un raport al Institutului pentru Ocrotirea Mamei şi Copilului din România.
Mortalitatea maternă și interzicerea avorturilor
Dacă până atunci avortul fusese legalizat printr-o lege surprinzător de progresistă (în 1957), decretul din 1966 îl incriminează cu doar câteva excepții: risc vital pentru mamă, boli grave ereditare, invalidități severe, femei peste 45 de ani, patru copii deja în îngrijire, sarcină rezultată din viol sau incest, femei cu două cezariene anterioare sau minore considerate inapte să ducă o sarcină la termen.
Pentru restul, dreptul de a decide asupra propriului corp dispăruse iar prevederile legale deveneau tot mai restrictive pe măsură ce politica eșua să dea rezultatele așteptate. Efectul imediat a fost că nașterile aproape s-au dublat în 1967.
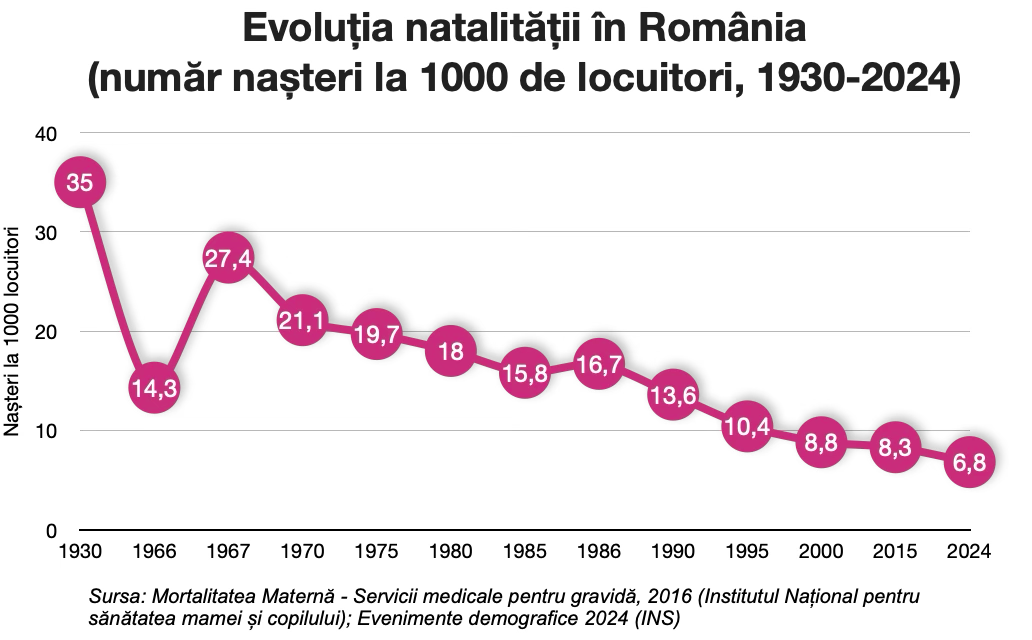
Dar, pe măsură ce oamenii au găsit metode de a ocoli legea, natalitatea a început din nou să scadă, ajungând la un nivel comparabil cu cel din 1966. Ba chiar, în ultimul deceniu comunist, până în 1989, pe fondul agravării crizei economiei de comandă, rata natalității a fost chiar mai scăzută decât cea consemnată între 1967 și 1977.
Dacă în 1966 rata natalităţii a scăzut la 14,3 la mie, până în 1989 a ajuns la numai 16 naşteri la mia de locuitori şi nu la 18-20 cât fusese prevăzut iniţial.
În schimb, consecințele asupra sănătății femeilor au fost devastatoare.
Mortalitatea maternă a explodat: de la 85 de decese materne la 100.000 de nașteri vii în 1965, la 136 în 1985. În 1989, România avea o rată de 170 de decese materne la 100.000 de nașteri vii – de zece ori mai mare decât media europeană (!!). 87% dintre aceste decese erau cauzate de avorturi ilegale.
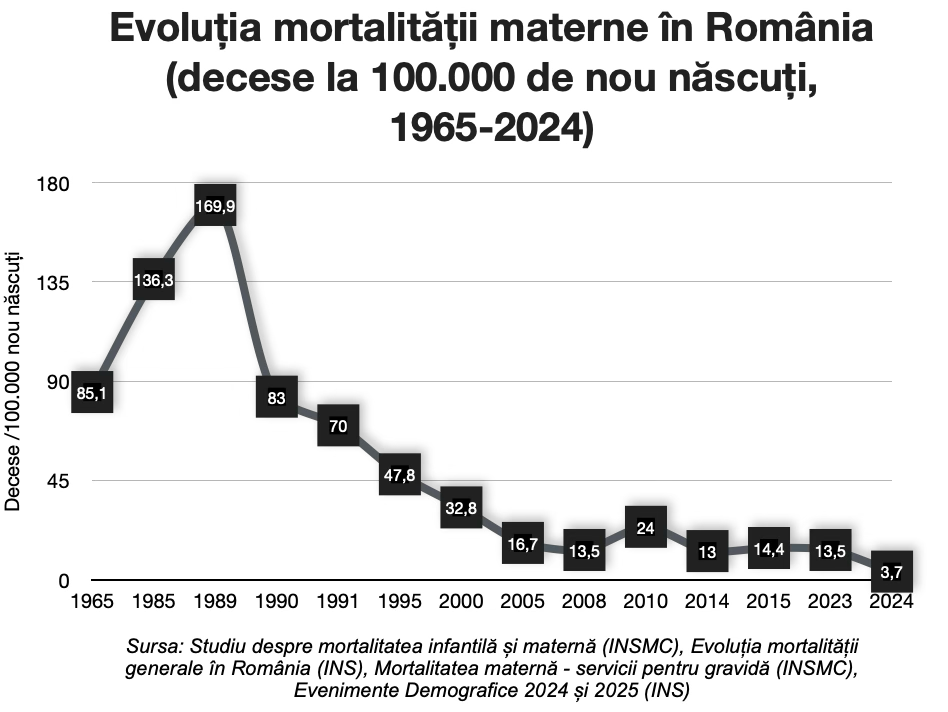
Multe femei au murit în condiții groaznice, altele au rămas cu traume și complicații pe viață. Iar cifrele pe care le avem, deși provin din rapoarte oficiale foarte detaliate, sunt doar o parte din adevăr. Numeroase avorturi ilegale nu au fost niciodată raportate, iar decesele asociate au rămas ascunse în statistici incomplete. Se estimează că aproximativ 10.000 de femei au murit în epoca Ceaușescu din cauza politicilor pro-nataliste.
În acest context, unii medici au ales să își asume riscuri enorme pentru a ajuta femeile – un gest de umanitate care putea să le coste cariera sau chiar libertatea. Alții ofereau „soluții” contra cost, creând o piață neagră periculoasă și accesibilă doar celor care își permiteau.
Schimbarea vine abia după Revoluție. În decembrie 1989, avortul la cerere este legalizat din nou. Într-un singur an, mortalitatea maternă scade la jumătate: de la 150/100.000 în 1989 la 70/100.000 în 1991. De atunci, mortalitatea maternă a continuat să scadă constant, în special mortalitatea cauzată de avort.
Politica pronatalistă nu și-a atins scopul. Victimele au fost însă mult mai multe decât cuprindeau statisticile oficiale. Din păcate, numărul femeilor care au suferit complicaţii în urma întreruperilor de sarcină efectuate ilegal, numărul copiilor orfani şi al celor abandonaţi în instituţii de stat sau pe străzi nu poate fi estimat nici azi cu exactitate.
Ceaușescu a încercat să rezolve o problemă reală, obiectivă cu care se confruntă toate statele industrializate. Din păcate, în mod la fel de obiectiv, cu cifre, putem spune că metodele au fost ineficiente și au produs rezultate negative pe termen lung. Când suntem tentați să spunem că „pe vremea lui Ceaușescu era mai bine”, trebuie să ne amintim și de prețul uriaș plătit de femei și de copiii abandonați.
Prevalența bolilor cronice și cu risc de mortalitate ridicată
„Acum suntem mult mai bolnavi decât înainte. Înainte nu erau atâtea persoane bolnave de cancer, atâtea persoane cardiace și cu boli incurabile.”
Oare cât de adevărat e? Este doar o impresie subiectivă cauzată de experiențe personale sau e ceva adevăr aici? Mi-am pus serios această întrebare. Datele spun o poveste destul de nuanțată cu concluzii surprinzătoare.
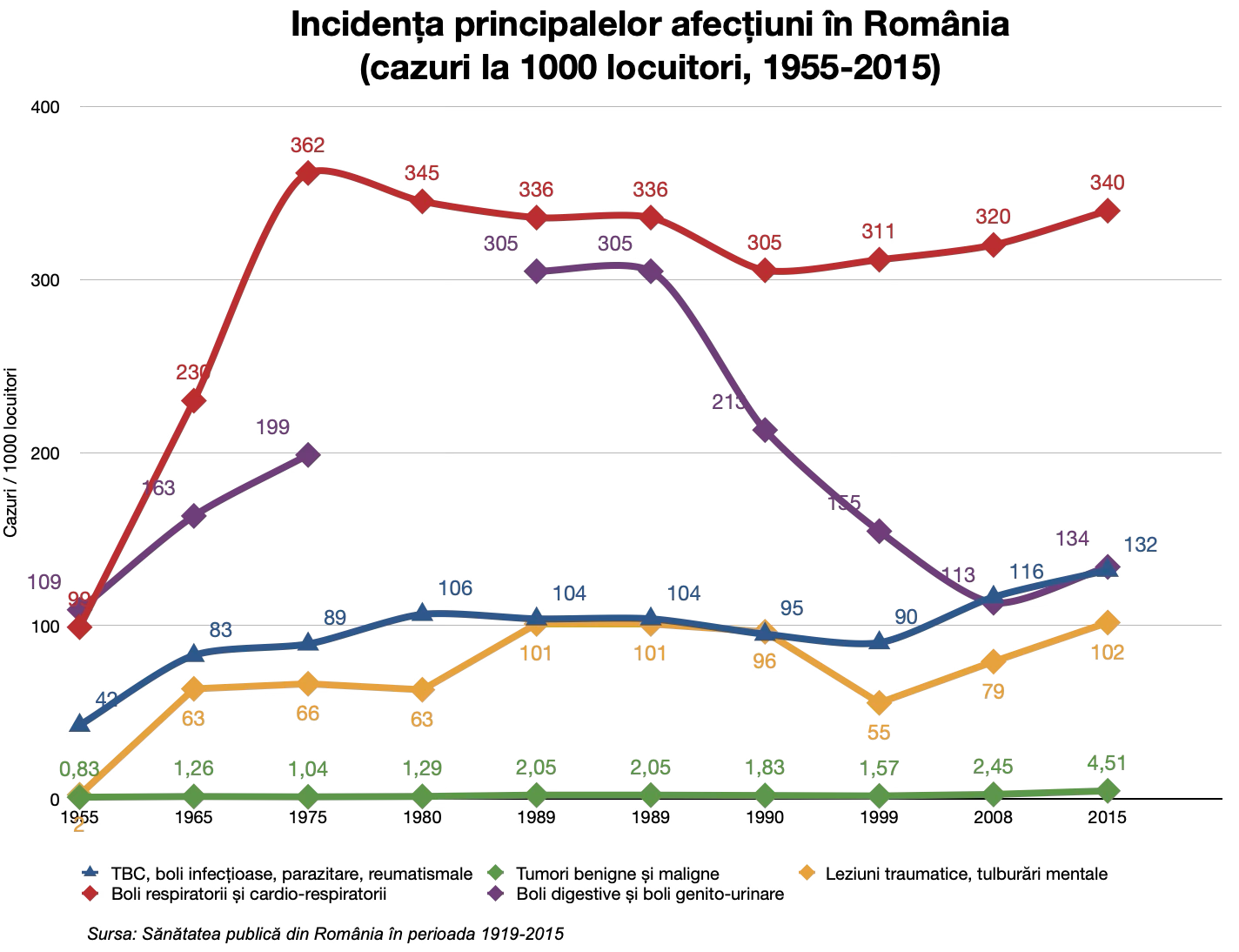
Ne vom uita la rata morbidității care arată incidența și prevalența principalelor tipuri de afecțiuni – cât de mulți oameni sufereau de acea afecțiune în perioada respectivă. Graficul de mai sus reflectă trecerea României de la un model de „morbiditate a subdezvoltării” (boli infecțioase, respiratorii, digestive) la un model de „morbiditate a modernității” (boli cronice, cardiovasculare, cancere), prost gestionat însă.
Bolile aparatului respirator (linia roșu-închis) cresc spectaculos până în anii ’70, apoi rămân principala cauză de morbiditate. Explicația e dublă: pe de o parte urbanizarea rapidă și poluarea industrială, pe de altă parte extinderea sistemului de raportare care include și infecțiile respiratorii minore.
Bolile aparatului digestiv și cele genito-urinare (linia mov) urmează un model similar, cu o creștere bruscă în anii ’70-’80 și o scădere treptată ulterior.
Bolile infecțioase (linia albastră) continuă să crească în incidență în anii ’70, deși, vom vedea mai jos că mortalitatea cauzată de ele scade.
Bolile tumorale (linia verde) își dublează incidența încă din anii ’80 și cresc lent pe măsură ce populația trăiește mai mult și sistemul medical are o capacitate mai bună de diagnostic.
Rata leziunilor traumatice (linia galbenă) crește accentuat în ultimul deceniu comunist, probabil o dată cu creșterea numărului accidentelor cauzate de condițiile precare de muncă.
Mortalitatea, în schimb, arată cât de mulți oameni mureau din cauza unei anumite afecțiuni. Împreună cu morbiditatea (câți oameni se îmbolnăvesc), vom putea înțelege cât de grave sunt aceste boli și câți oameni nu reușesc să se vindece. Privite împreună, aceste cifre ne ajută să înțelegem mai bine starea de sănătate a populației și eficiența sistemului medical: un sistem performant are o morbiditate moderată (oamenii se mai îmbolnăvesc), dar o mortalitate scăzută (pentru că sunt tratați la timp și eficient).

Deci, eram sau nu mai sănătoși? Iată ce putem înțelege din aceste date.
În primul rând, până în anii ‘60, o mare parte din decese aveau cauze neraportate sau nediagnosticate. Ponderea afecțiunilor medicale a crescut și pe măsură ce au sporit metodele de diagnostic. Aceasta înseamnă că o mare parte din oameni pur și simplu mureau fără să știe de ce.
Acum să vedem cum au evoluat principalele afecțiuni.
1. Scăderea masivă a mortalității prin boli infecțioase, TBC, boli digestive și genito-urinare
În 1948, TBC-ul și bolile infecțioase cauzau 15,9% dintre decese. După 1975, ponderea scade impresionant, sub 2%. În anii 2000 rămâne aproape constantă la ~1%.
Acesta este, într-adevăr un lucru pozitiv care a fost realizat în perioada tranziției demografice de la o societate agrară către o societate industrializată.
Același lucru e valabil și pentru bolile digestive și genito-urinare. Ponderea acestor boli în numărul de decese urmează trendul de scădere al bolilor infecțioase, mai ales după anii ’60–’70.
Această evoluție se explică prin mai multe schimbări importante.
În primul rând, îmbunătățirea accesului la antibiotice și vaccinuri a redus considerabil decesele provocate de complicațiile acestor boli. Trebuie să menționez și că în acea perioadă se făceau campanii de vaccinare în masă. Pe vremea aceea, nu se cerea acordul pacientului – pur și simplu trebuia să te vaccinezi pentru că așa cerea politica de stat.
În al doilea rând, dezvoltarea rețelei sanitare și a medicinei de laborator a permis diagnosticarea și tratarea mai timpurie a unor afecțiuni precum infecțiile urinare, hepatitele sau alte boli digestive de cauză infecțioasă.
Totodată, îmbunătățirea igienei publice (extinderea rețelelor de apă potabilă, canalizare, controlul bolilor transmisibile) a contribuit la scăderea mortalității cauzate de diaree, dizenterie sau alte boli digestive care, anterior, făceau numeroase victime.
Scăderea ponderii acestor boli este dublată de creșterea bolilor asociate urbanizării și industrializării, după anii 1966, o evoluție în concordanță cu a celorlaltor state industrializate.
2. Creșterea accentuată a mortalității prin boli cardiovasculare și respiratorii
În 1948, 25% din decese erau cauzate de aceste boli. Însă, deja din 1965 mai mult de 60% din decese erau cauzate de bolile cardio-respiratorii.
În anul 1989, mai mult de 67% dintre decese au fost cauzate de bolile respiratorii și cardio-respiratorii.
În România, această evoluție a fost cuplată cu mai mulți factori de risc precum răspândirea fumatului, o dietă deficitară și acces limitat la prevenție și tratament modern în perioada comunistă. Impactul îl resimțim pe termen lung. Despre dieta în comunism voi vorbi într-un articol viitor.
Dar aș vrea să vorbesc despre un factor de risc specific industrializării intensive prin care a trecut România în comunism: poluarea industrială.
În anii ’60–’80, România a fost puternic industrializată: metalurgie, chimie, energie pe cărbune. Nu existau filtre, norme de emisii sau controale de mediu ca în Vest, astfel că orașe precum Copșa Mică, Hunedoara, Galați, Călărași, Ploiești, Baia Mare erau sufocate de fum, pulberi, gaze toxice, metale grele. Locuitorii erau expuși zilnic la niveluri de poluare mult mai mari decât standardele actuale.
Pe acest fond, are loc creșterea cazurilor de boli pulmonare precum bronșită cronică, astm, BPOC. Poluarea aerului poate accelera inflamația vasculară și ateroscleroza, crește riscul de hipertensiune, infarct și accidente vasculare. Expunerea la substanțe toxice (azbest, benzen, dioxine, metale grele) crește riscul de cancer pulmonar și alte tumori. Pentru copii, poluarea poate aduce greutate mică la naștere, întârzieri de dezvoltare și probleme cognitive (de ex. în Copșa Mică, din cauza plumbului). Copiii expuși la aer poluat dezvoltau mai frecvent infecții respiratorii și capacitate pulmonară redusă.
Poluarea industrială masivă a fost un factor aditiv important, menținând România cu o mortalitate ridicată pe aceste cauze. Practic, oamenii erau „otrăviți încet”, zi de zi, iar efectele se văd și în datele din grafic.
Conform raportului Comisiei Prezidențiale pentru Analiza Dictaturii Comuniste din România, „la sfârşitul anului 1989, atmosfera, apele, solul, flora şi fauna, rezervaţiile şi monumentele naturale, oraşele şi statele şi, în special, sănătatea locuitorilor erau grav afectate de multipli factori poluanţi, ceea ce situa România pe unul din ultimele locuri din Europa în clasamentul situaţiei ecologice.”
3. Creșterea constantă a mortalității prin tumori, începând din 1960
Într-adevăr, la începutul perioadei comuniste, ponderea deceselor prin tumori era mult mai redusă, în jur de 3,3% în 1948, dar a început să crească treptat după anii ’60–’70, odată cu îmbunătățirea diagnosticării și a raportării medicale.
Tot atunci, industrializarea accelerată și lipsa măsurilor de protecție a populației au expus oamenii la poluare, substanțe toxice și factori de risc suplimentari, la care s-au adăugat consumul ridicat de tutun și o alimentație deficitară.
După 1989, odată cu tranziția și îmbătrânirea accentuată a populației, dar și cu adoptarea unor stiluri de viață mai asemănătoare cu cele din țările occidentale (inclusiv un consum crescut de alimente procesate și expunerea la factori de mediu nocivi), proporția deceselor prin tumori a continuat să crească.
Deși este tentant să spunem doar că azi ne îmbolnăvim mai mult de cancer, deci stăm mai rău ca în comunism, situația este mult diferită de cea din trecut. Vedem clar că trendul a început odată cu industrializarea, nu acum. Creșterea incidenței reflectă, pe de o parte, îmbătrânirea populației și mai ales capacitatea mai bună de diagnosticare.
Pe de altă parte, progresele în depistarea precoce, tratamentele moderne și accesul mai larg la informație oferă astăzi șanse reale de supraviețuire și recuperare. Este una din provocările pe care comunismul cu siguranță nu le-a rezolvat și pe care noi trebuie să ne luptăm.
4. Leziuni traumatice și tulburări mintale
Mortalitatea cauzată de leziunile traumatice și tulburări mintale se triplează în timpul comunismului, ajungând de la 4% (în 1948) la 9% în 1989. Aici vorbim de accidente de muncă, dar și de accidente casnice și afecțiunile psihiatrice (probabil și suicidul era încadrat tot aici).
Accidentele de muncă erau foarte frecvente. Economia României era bazată pe industrie grea, iar oamenii munceau în condiții riscante în mine, combinate chimice sau metalurgice. Normele de protecție a muncii erau adesea neglijate sau doar „pe hârtie”, iar accidentele de muncă erau pe cât posibil ascunse, pentru a nu da rău la statistici. Astfel că aceste decese erau trecute la „leziuni traumatice”.
Apoi, trebuie să spunem că începând cu anii 60, disidența era văzută ca „boală psihiatrică”. Atunci când voiau să scape de disidenți, o metodă eficientă era internarea lor în una din numeroasele așa-zis spitale psihiatrice.
Să mai spunem și că pe vremea lui Ceaușescu psihologia ca știință a fost abolită, iar suicidul era un „secret murdar” al sistemului. Pentru că în comunism societatea era obligatoriu sănătoasă și puternică, suicidul era constant raportat ca fiind 0, iar morțile erau încadrate în alte moduri.
În al treilea rând, vorbim de accidentele casnice. După 1980, restricțiile severe la curent și încălzire (erau admise maxim 14 grade în apartamentele încălzite centralizat), i-au determinat pe oameni să recurgă la tot felul de improvizații riscante pentru a nu muri de frig: reșouri improvizate, lămpi cu gaz, flacăra de la aragaz. Toate acestea au crescut riscul de incendii, intoxicații cu monoxid de carbon și arsuri severe.
5. Boli digestive și genito-urinare
În al doilea rând, dezvoltarea rețelei sanitare și a medicinei de laborator a permis diagnosticarea și tratarea mai timpurie a unor afecțiuni precum infecțiile urinare, hepatitele sau alte boli digestive de cauză infecțioasă.
Totodată, îmbunătățirea igienei publice (apă potabilă, canalizare, controlul bolilor transmisibile) a contribuit la scăderea mortalității cauzate de diaree, dizenterie sau alte boli digestive care, anterior, făceau numeroase victime.
Scăderea ponderii acestor boli este dublată de creșterea bolilor asociate urbanizării și industrializării, după anii 1966.
Evoluția bolilor cronice în România a urmat trendul mondial al oricărei țări care a trecut prin tranziția demografică, de la o societate agrară la una urbanizată și industrializată. Odată ce mortalitatea prin infecții scade, cresc bolile cronice (cardiace, cancere). Acest e un fenomen global, numit tranziție epidemiologică și nu ține de comunism sau de capitalism, ci de evoluția societăților, deși sistemele politice le pot influența.
Este foarte adevărat că în România mortalitatea din cauza unor boli prevenibile sau tratabile rămâne foarte ridicată. Totuși, este fals să credem că în comunism oamenii se îmbolnăveau mai puțin sau că mortalitatea cauzată de diverse boli era mai mică. Dimpotrivă.
Atunci când comparăm cele două perioade, trebuie să luăm în considerare contextul medical și social.
În primul rând metodele de diagnostic au evoluat. Chiar dacă în trecut, prin rețeaua de dispensare și policlinici, oamenii aveau acces la o formă de îngrijire primară, acestea nu dețineau instrumente evoluate de diagnostic. Nici măcar spitalele nu dispuneau la acea vreme de instrumentele existente azi. Nici oamenii nu se adresau medicilor la fel de mult ca azi. Acest lucru face ca azi să avem o rată mult mai bună de diagnostic.
„A murit de durere de șale” – vă sună cunoscut? Pe măsură ce accesul la medicină performantă crește, apar „mai multe cazuri” și pentru că acum le știm, nu pentru că înainte nu existau.
Apoi, îmbătrânirea populației face prevalența unor boli specifice să crească, în detrimentul altora. Creșterea ponderii cancerului și a bolilor cardiovasculare în totalul deceselor reflectă îmbătrânirea populației și creșterea speranței de viață.
Totuși, cifrele arată că sistemul comunist, deși a reușit să rezolve problemele specifice unei societăți agrare, în anii 40-50, nu a reușit să rezolve și problemele tranziției la o societate industrializată, în anii 60-90.
Concluzie: eram sau nu mai sănătoși?
Cu ce rămânem, trăgând linie după toate acestea?
Poate că „înainte” ni se pare mereu mai bun doar pentru că fiecare generație a simțit, la vremea ei, că trăiește un prezent mai bun decât cel al părinților. În realitate, România a urcat treaptă cu treaptă, din feudalism spre modernitate și apoi spre lumea post-1989. Cu o pauză de 50 de ani pe care nu știm cum să o încadrăm – la regres sau la progres? Dezbaterea nu cred că se va sfârși vreodată.
Pentru mulți, „pe vremea lui Ceaușescu” echivalează cu întreaga perioadă comunistă. Însă, de fapt, comunismul a avut mai multe etape, iar sănătatea populației a evoluat diferit în fiecare dintre ele.
Evoluția sănătății în România a parcurs etapele spre modernizare ale oricărei alte societăți – scădere demografică și creșterea speranței de viață, combaterea bolilor subdezvoltării și creșterea bolilor cronice asociate cu o viață mai lungă și cu o societate industrializată. Diferența a fost că, spre deosebire de țările democratice, în România indicatorii au fost distorsionați de deciziile regimului.
Deși comunismul a adus extinderea accesului la servicii medicale, a întârziat cu decenii rezolvarea problemelor unei societăți moderne.
Deși regimul comunist a extins accesul la servicii medicale, restricțiile, poluarea și deciziile arbitrare au deteriorat sănătatea populației. Obsesia lui Ceaușescu de a plăti datoria externă prin înfometarea oamenilor a agravat situația, iar în ultimii ani ai regimului, acest sistem mamut, cronic subfinanțat, nu mai reușea să asigure nici măcar serviciile de sănătate de bază.
Scăderea demografică era o problemă generală în lumea dezvoltată, dar interzicerea avortului din 1966 nu a adus decât o creștere temporară a natalității, urmată de un nou declin spre finalul comunismului. În schimb, consecințele pentru sănătatea femeilor au fost dramatice: mortalitatea maternă a crescut semnificativ, mii de femei murind în urma avorturilor ilegale, multe dintre ele nici măcar înregistrate oficial.
Este adevărat că regimul a introdus măsuri sanitare care au redus spectaculos mortalitatea bolilor infecțioase. Însă, în fața noilor provocări aduse de creșterea longevității și de bolile cronice ale modernității, sistemul comunist s-a dovedit nepregătit. Izolarea de mediul internațional și lipsa resurselor au blocat accesul la soluții eficiente deja aplicate în alte țări. În plus, în comunism, dacă aveai o problemă imposibil de rezolvat în țară, nu puteai să pleci pur și simplu să te tratezi afară.
Deși mare parte din rețeaua sanitară datează dinainte de ‘89, extinderea acesteia a început înaintea comunismului și a continuat după. În loc să pornim de la nostalgii sau percepții, e mai util să înțelegem cum s-a construit sistemul medical de-a lungul timpului, cu investiții inegale, dar și cu multe moșteniri care ne influențează și astăzi felul în care arată spitalele din România. În plus, imaginea lui Ceaușescu drept marele „ctitor al spitalelor” este mai degrabă un mit decât o realitate istorică, deoarece datele arată altceva.
Prin urmare, când ne amintim de sistemul medical din comunism e important să nu uităm și prețul lui. Astăzi, mulți indicatori ai sănătății publice sunt mai buni ca niciodată, chiar dacă sistemul medical are în continuare mari probleme de eficiență și acces. Comparându-ne cu alte țări mai dezvoltate, suntem în urmă la mulți indicatori. Comparându-ne cu România anilor ‘80 suntem infinit mai bine.
Acest articol nu vrea să bage sub preș problemele reale pe care, de altfel, le discutăm mereu aici. Încă ne luptăm să construim un sistem care să lupte eficient cu bolile cronice și care să ofere condiții decente de tratament. Încă ne luptăm cu mizeria și corupția din spitale.
Alocăm pentru sănătate mai mulți bani ca oricând și totuși, sistemul e tot subfinanțat față de nevoi. Sistemul nu e gestionat eficient, în continuare condițiile din multe spitale sunt improprii, timpul unei consultații și atenția medicilor sunt foarte limitate, iar mortalitatea din cauza unor boli prevenibile sau tratabile e foarte mare.
Însă erau toate acestea mai bune înainte? A reușit sistemul lui Ceaușescu sau cel dinaintea lui să rezolve toate problemele de mai sus? Datele arată că nu. Gestionarea resurselor în comunism era dezastruoasă.
Eșecul sistemului actual nu înseamnă automat victoria sistemului dinainte. Ambele au deficiențe și ambele au și lucruri pe care le-au făcut bine.
Concluzie la concluzie
În final, merită să ne punem și punctul pe i.
Am pornit la drum încercând să văd cât adevăr este în argumentele subiective. Și cred că datele prezentate pot demonta cu succes retorica în favoarea comunismului. Însă pe parcurs am aflat că problemele reale din prezent vor genera în continuare nostalgii dacă nu le rezolvăm. Oamenii care suferă din cauza unui sistem ineficient, întrebați dacă le este rău sau bine, vor răspunde mereu, pe bună dreptate că e rău. Mai rău ca în trecut? Poate că da sau nu – însă suferința, la fel ca nostalgia, e personală și nu poate fi contrazisă cu date.
Cum se vor traduce toate progresele în materie de buget, tehnologie, cercetare medicală în percepția publicului și în îmbunătățirea reală a experienței pacientului?
Dacă guvernanții s-ar apleca mai mult asupra vocilor din societate, fără să desființeze din start orice critică, ar putea obține informații valoroase, ar putea reconcilia trecutul cu prezentul și poate ar construi un sistem medical care să fie nu doar mai bun pe hârtie, ci și mai uman în realitate.
Resurse utilizate pentru acest articol:
- Percepția populației cu privire la comunism. Reperele nostalgiei, IICCMER, INSCOP, iulie 2025
- Voicu, Deliu, Evoluția sistemului de sănătate și schimbarea demografică în România: 1945-2018, Institutul de Cercetare a Calității Vieții, Academia Română, 2018
- Pavelescu, Sănătatea publică din România în perioada 1919-2015, Institutul Național de Cercetări Economice, Academia Română, 2018
- Raport Final, Comisia Prezidențială pentru Analiza Dictaturii Comuniste, 2006
- Cauzele medico-sociale ale mortalității copiilor sub 5 ani la domiciliu și în primele 24 de ore de la internare, Raport final, Institutul pentru Ocrotirea Mamei și Copilului „Alfred Rusescu”(IOMC) & UNICEF, 2005
- Evoluția mortalității generale în România, Institutul Național de Statistică, INS, 2013
- Studiu despre mortalitatea infantilă și mortalitatea maternă, Raport de cercetare, Institutul pentru Ocrotirea Mamei și Copilului „Alfred Rusescu”(IOMC) & UNICEF
- Evenimente Demografice în anul 2024, INS,2024
- România în cifre, Breviar Statistic, INS, 2025
- Managementul resurselor umane și dezvoltarea infrastructurii unităților sanitare spitalicești, pentru perioada 2014-2021, Curtea de Conturi a României, 2023
- Profilul de țară din 2019 în ceea ce privește sănătatea, OECD
- Profilul de țară din 2023 în ceea ce privește sănătatea, OECD
- Monitor SAS 2025 – 003: Cei mai tineri medici – România, Federația SANITAS
- Mortalitatea infantilă în România, INSP, 2021
- Mortalitatea maternă – servicii pentru gravidă, INSMC, 2016
- Listă de spitale și instituții publice de sănătate din București

